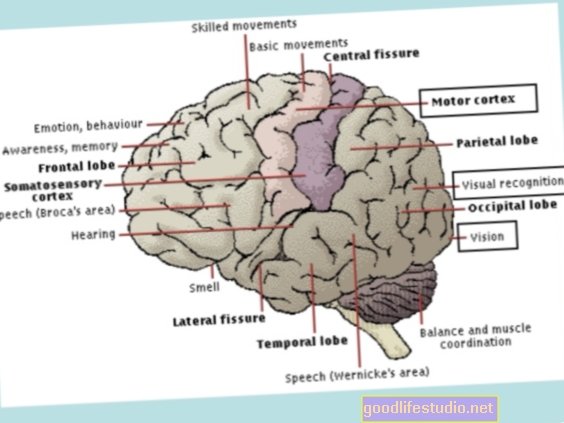
Зв’язок між депресією та хворобою Паркінсона

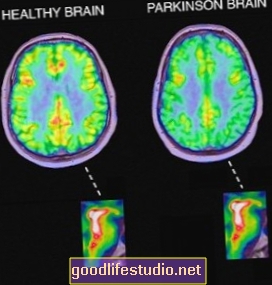
Із 140 688 пацієнтів у Швеції, які страждали на депресію протягом 25 років, 1,1 відсотка захворіли на хворобу Паркінсона - порівняно з коефіцієнтом ризику 0,4 відсотка у контрольній групі. Це підвищений фактор ризику майже в 3 рази.
Якщо у вас депресія, чи варто турбуватися?
Я б заперечив - не багато. Ось чому.
Дослідження (Gustafsson et al., 2015) показало, що чим сильніша депресія, тим більший ризик розвитку пізніше Паркінсона до 25 років потому.
Дослідження демонструє взаємозв'язок між депресією та ризиком подальшого діагностування хвороби Паркінсона (БД). Інші дослідження, що вивчають ці два розлади, показали, що більшість пацієнтів із хворобою Паркінсона відчувають депресію. Це очікувано - хвороба Паркінсона є нейродегенеративною хворобою, яка з часом забирає всі ваші дрібні рухові рухи. Ви будете здивовані, наскільки важливим є такий моторний контроль у повсякденному житті, що більшість із нас сприймає як належне.
Але я застерігаю, що через дизайн дослідження ми насправді не знаємо, чи це явище властиве лише депресії, оскільки це єдина психічна хвороба, на яку розглядали ці дослідники. Завдяки такому дизайнерському рішенню існує безліч альтернативних гіпотез, які також можуть пояснити результати:
- Це не щось унікальне для людей з депресією - можливо, будь-яка психічна хвороба є більшим фактором ризику хвороби Паркінсона.
- Це не щось унікальне для людей із хворобою Паркінсона - можливо, будь-яка психічна хвороба (або депресія зокрема) є більшим фактором ризику будь-якої нейродегенеративної хвороби в майбутньому.
- Є такі третій фактор що було недосліджене дослідниками, що є загальним серед людей з депресією (але не серед інших), що може пояснити підвищений ризик.
Не важко уявити, якими можуть бути ці треті фактори.
Наприклад, більшість людей з більш важкою депресією приймають антидепресанти. Хіба не настільки можливо, що саме антидепресанти піддають людину підвищеному ризику розвитку паркінсонізму? Або, як ви побачите нижче, можливо, ліки для сну (оскільки багато людей з депресією також страждають від проблем зі сном). Або, можливо, не ліки або сама депресія, а проблеми із швидким сном (порушення поведінки швидкого сну). Постійні, постійні проблеми зі сном є симптомом депресії, але також можуть бути фактором, що сприяє причині депресії.
Депресія навряд чи є першим фактором ризику для хвороби Паркінсона
Але ось проблема, про яку не згадували жодні згадані новини ЗМІ про це нове дослідження, - одна з перспективних.
Тому що депресія - це не перше, що, здається, пов’язано з подальшим розвитком Паркінсона. Насправді існує безліч захворювань та розладів, які ми могли б назвати:
- Лай та ін. (2015) виявили на 26 відсотків більший ризик розвитку Паркінсона після діагностики катаракти.
- Лін та ін. (2014) виявили, що у людей із запорами в 3 рази частіше розвивається хвороба Паркінсона безпосередньо залежно від дози (наприклад, чим сильніший запор ви страждаєте протягом усього життя, тим більша ймовірність розвитку паркінсонізму).
- Ян та ін. (2014) виявили, що чим більше ви використовуєте найчастіше призначаються ліки від сну від безсоння - Золпідем (Ambien, Zolpimist) - тим більший ризик ви матимете для подальшого розвитку Паркінсона.
Однак Постума (2014) зазначає, що порушення швидкого сну - порушення поведінки в режимі сну (RBD) - „є безумовно найвищим серед усіх клінічних продромальних маркерів [хвороби Паркінсона]. На контраприкладі показано, що нюх, запор та депресія прогнозують ПД, але трапляються приблизно у 1/3 загальної популяції. […] [Т] ці маркери, ймовірно, мали б позитивні прогнозні значення значно нижче 10 відсотків - порівняно з 70–80 відсотків у РБД ».
Отже, хоча депресія може бути крихітним провісником майбутнього Паркінсона, REM-розлад поведінки у сні (RBD) є величезний провісник.
Лін красиво підсумувала:
Деякі немоторні симптоми, такі як депресія, запор, проблеми з нюхом та швидкий розлад сну в рухах очей, можуть виникати на початку захворювання і можуть передувати руховим симптомам до 20 років. Дослідження цих немоторних симптомів під час розвитку [хвороби Паркінсона] можуть покращити наше розуміння патофізіології БД та призвести до більш ранньої діагностики та поліпшення управління.
Насправді Хокс та ін. (2010) забезпечив хороший графічний графік деяких факторів ризику, які проявляються до діагностики Паркінсона:
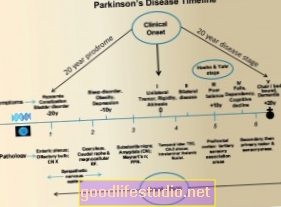
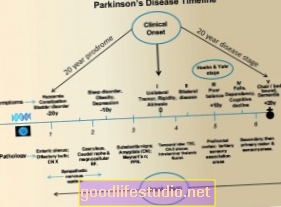
Тоді ключовим виводом є не дуже турбуватися про те, що депресія пов’язана з хворобою Паркінсона. Швидше, майте на увазі, що хвороба Паркінсона має багато симптомів-попередників, але більшість людей, які мають ці симптоми, насправді ніколи не захворіють на хворобу Паркінсона.
Найбільшим фактором ризику, що підвищує ймовірність діагнозу хвороби Паркінсона в подальшому, є REM-розлад поведінки уві сні (RBD) .1
Список літератури
Густафссон Х., Нордстрем А. та Нордстрем П. (2015). Депресія та подальший ризик хвороби Паркінсона: Загальнодержавне когортне дослідження. Неврологія.
Хокс, CH, Del Tredici, K., & Braak, H. (2010). Хронологія хвороби Паркінсона. Паркінсонізм та супутні розлади, 16 років, 79-84.
Ши-Вей Лай, Чен-Лі Лінь, Куан-Фу Ляо, Као-Чі Чанг-Оу. (2015). Підвищений ризик хвороби Паркінсона у хворих на катаракту: популяційне когортне дослідження.
Паркінсонізм та супутні розлади, 21 рік, 68-71.
Чін-Сянь Лінь, Джоу-Вей Лінь, Ін-Чун Лю, Чіа-Суін Чанг, Руей-Міей Ву. (2014). Ризик хвороби Паркінсона після важкого запору: Загальнонаціональне когортне дослідження. Паркінсонізм та супутні розлади, 20 років, 1371-1375,
Постума, Р.Б. (2014). Хвороба Паркінсона Продромала - Використання розладу поведінки в режимі сну REM як вікна. Паркінсонізм та супутні розлади, 20, S1-S4.
Ю-Ван Ян, Тен-Фу Ся, Чіа-Хуей Ю, Юн-Сун Хуан, Чін-Чи Лі, Цун-Хуан Цай. (2014). Золпідем і ризик хвороби Паркінсона: Загальнонаціональне дослідження населення. Журнал психіатричних досліджень, 58, 84-88.
Виноски:
- Що таке RBD? RBD - це коли люди, які сплять, намагаються здійснити свої мрії, замість того, щоб тримати їх у своїх головах, як більшість людей. Люди з РБД фізично рухають кінцівками або навіть встають і беруть участь у справах, які зазвичай роблять, не сплячи. Деякі беруть участь у сні, розмовляючи, кричачи, кричачи, б’ючи або б’ючи кулаками. [↩]