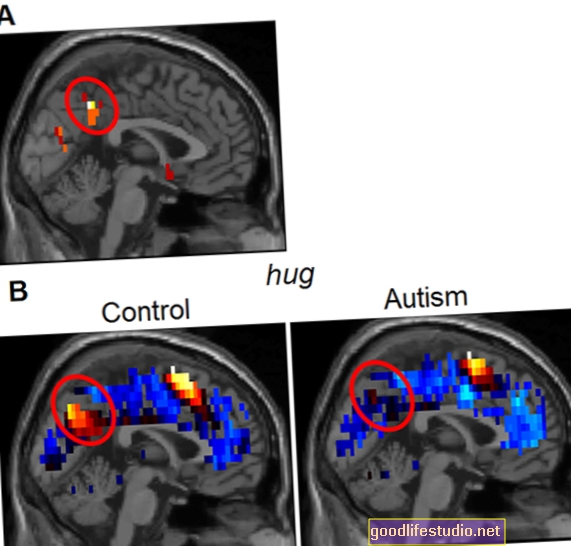
Поради лікаря в значній мірі відрізняються від відновлення інсульту
Лікуючи хворих на інсульт, лікарям часто доводиться приймати життєво важливі рішення щодо особистих планів лікування. Виходячи з шансів пацієнтів на одужання, лікарі повинні вирішити, чи повинна терапія бути інтенсивною, на основі комфорту чи десь посередині.
Грунтуючись на результатах нового опитування, яке показало, що лікарі дуже різняться в своїх рекомендаціях щодо лікування, група неврологів зараз заохочує колег зменшити швидкість, перш ніж вирушати до приймальні, щоб обговорити рекомендації щодо лікування з членами сім'ї.
Як правило, заходи якості в окремих центрах часто вимагають від лікарів зафіксувати прогностичний бал на діаграмі під час лікування хворих на інсульт. Ці прогностичні оцінки покликані забезпечити стандартизовану оцінку тяжкості. Але ефект від показу лікарям цих балів раніше не перевірявся.
Для нового дослідження дослідники вирішили з’ясувати, чи зміна моделі може змінити рекомендації лікарів. Вони розіслали опитування 742 лікарям із США, яке включало зразки випадків двох пацієнтів із крововиливом у мозок.
Дослідники врахували характеристики, які, на їхню думку, викликали у лікарів різноманітні реакції, такі як вік пацієнта та тяжкість інсульту. Лікарі-респонденти повинні були передбачити 30-денну смертність та рекомендувати інтенсивність лікування для кожного випадку.
Дослідники включили прогностичні показники для деяких пацієнтів з вибірки, але не для інших.
"Ми хотіли перевірити, чи підходите ви до лікування по-іншому, якщо вам повідомляють про шанс пацієнта на одужання", - сказала невролог Мічиганського університету Дарін Загуранек, головний дослідник опитування лікарів, опубліковане в Неврологія.
«Існує велика різниця між центрами щодо того, як лікуються ці пацієнти. Ми хотіли побачити, яку роль, якщо таку, яку роль можуть відіграти лікарі у цій мінливості. Діапазон прогнозованої смертності в більшості випадків становив від нуля до 100 відсотків. Я був здивований, побачивши такий рівень мінливості серед лікарів ".
Загалом, лікар, швидше за все, рекомендуватиме інтенсивний підхід для пацієнтів з інсультом, які мають великі шанси на одужання, тоді як, якщо шанси на одужання у пацієнта низькі, лікар може рекомендувати лікування, яке базується на більшому комфорті. Ставки на ці рішення є ще вищими у випадках крововиливу в мозок - важкого типу інсульту, після якого приблизно третина пацієнтів помирає протягом місяця.
Згідно з висновками, рекомендації щодо лікування широко варіювали серед лікарів, що реагували на них, причому деякі пропонували лише заходи комфорту, а інші пропонували повне інтенсивне лікування для того самого пацієнта.
У найважчому випадку, коли оцінка передбачала нульовий відсоток шансів на одужання, лікарі частіше рекомендували лише заходи комфорту. У помірному випадку лікарі, які бачили більше шансів на одужання, частіше рекомендували повноцінне інтенсивне лікування з метою реабілітації.
Результати також показали, що нейрохірурги, як правило, більш оптимістично ставляться до прогнозів смертності, ніж неврологи, а лікарі, які бачили найбільше випадків крововиливів у мозок, були трохи песимістичнішими, ніж ті, хто бачив менше випадків.
Хоча дослідники намагалися контролювати особистість лікаря, наприклад, релігію чи оптимізм, жоден із цих факторів не передбачав рекомендацій лікарів щодо лікування.
Оскільки пацієнти з крововиливами в мозок зазвичай не можуть брати участь у цих дискусійних прогнозах, лікарі часто в кінцевому підсумку діляться своїми рекомендаціями з членами сім’ї, які прагнуть отримати інформацію лікаря перед тим, як прийняти рішення про догляд.
Дослідники рекомендують лікарям зробити паузу, щоб згадати, яка сильна мінливість існує навіть серед експертів щодо цих випадків. Вони просять клініцистів уповільнити ситуацію та розглянути ситуацію, перш ніж ділитися будь-якими прогнозами з пацієнтами з інсультом та сім'ями, які вже стикаються з ситуацією з високим стресом.
"Чи справді ми знаємо, що, на наш погляд, знаємо, коли робимо ці прогнози?" - сказав Захуранець. "Я сподіваюся на лікарів, що ми справді розуміємо вплив наших прогнозних заяв".
Загуранек пропонує, щоб лікарі спочатку обговорили з родиною, що спричинить хороше одужання та що буде важливим для конкретного пацієнта, а потім адаптувати прогнози та рекомендації до цих побажань.
"Ці ситуації завжди дуже важкі для сім'ї та медиків", - сказав Загуранек. "Одне може полегшити ситуацію, коли сім'я чітко розуміє, чого б хотів пацієнт".
Джерело: Університет Мічиганської системи охорони здоров’я