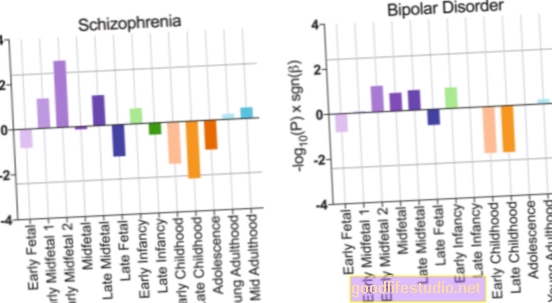
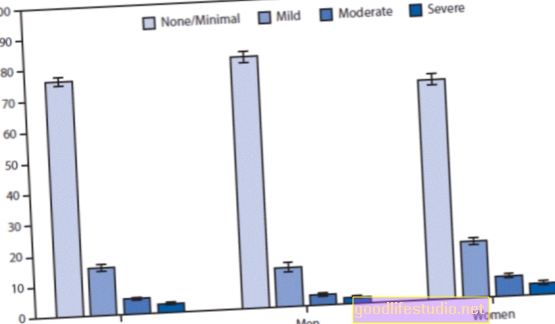
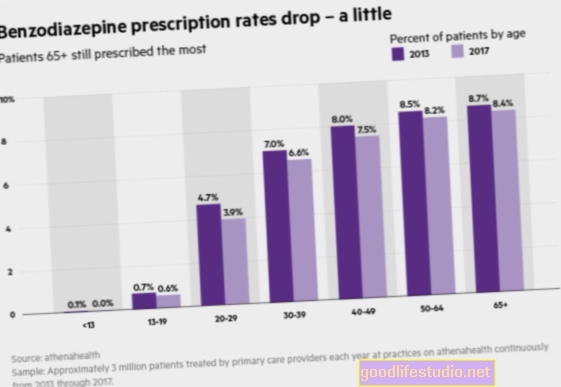
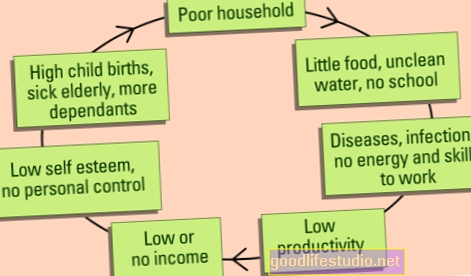
Корисність спільної допомоги

Як би ви почувались, якби спеціаліст із психічного здоров’я прийшов поспілкуватися з вами, поки ви сидите в кабінеті лікаря? Це зняло б деяку клеймо закликати психіатру? Зрештою, ви не шукали цього фахівця з психічного здоров'я. Вам навіть не довелося домовлятися про зустріч.
Будучи аспірантом із соціальної роботи, я проходив інтернат у лікарні швидкої допомоги, де стандартною була спільна допомога. Лікарі попросили соціальних працівників поговорити з пацієнтами, які здавались занепокоєними або депресивними, і ми шукали сім'ї в дитячій невідкладної допомоги, які, мабуть, потребували підтримки, психоосвіти або ресурсів. Надання послуг з охорони психічного здоров’я у лікарні швидкої допомоги, яка є псевдо-первинною медичною допомогою, надихало, було ефективним та цінним. Я не знав, що це унікальна роль - я думав, що це норма.
На щастя, я не перша людина, яка вважає, що концепція спільної допомоги є практичною, логічною, корисною і може змінити майбутнє охорони здоров’я.
Для просування сфери інтеграції Агентство з питань досліджень та якості охорони здоров’я (AHRQ) створило Академію інтеграції поведінкового здоров’я та первинної медичної допомоги. Це державна установа, яка займається інтеграцією поведінкового здоров'я та первинної медичної допомоги. Бачення AHRQ щодо Академії полягає у підтримці збору, аналізу, синтезу та розповсюдження дієвої інформації для постачальників, політиків, слідчих та споживачів.
Інтеграція поведінкового здоров'я та первинної медичної допомоги має перспективне майбутнє, але є також багато бар'єрів. Паритет психічного здоров'я та Закон про доступну медичну допомогу допомогли забезпечити охоплення психічних захворювань та розладів вживання наркотичних речовин, але, як не дивно, фінансування, страхування та законодавство залишаються основними перешкодами.
Центр адміністрування служб психічного здоров’я та зловживання психоактивними речовинами опублікував документ 2008 року, в якому обговорюються ці бар’єри, включаючи державні обмеження Medicaid щодо платежів за виставлення рахунків за той же день; відсутність відшкодування витрат на колективну допомогу; відсутність відшкодування за послуги, що надаються немедиками; заборона відшкодування витрат, коли в рахунках перелічені лише діагнози психічного здоров'я; рівень відшкодування витрат у сільській та міській місцевості; труднощі з відшкодуванням витрат у шкільних медичних центрах; відсутність стимулів для відшкодування витрат на скринінг та надання профілактичних послуг з охорони психічного здоров’я у закладах первинної медичної допомоги (Kautz, Mauch, & Smith, 2008).
То як ми можемо перелазити ці бар’єри?
Деякі держави випробовують пілотні проекти. Массачусетс розширив доступ дітей до обстеження психічного здоров’я завдяки загальнодержавній реформі охорони здоров’я. Міннесота працює над подоланням професійного дефіциту в сільській місцевості за допомогою телепсихіатрії (Behrens, Lear, & Price, 2013).
Багато педіатричних практик використовують спільний простір із працівниками психічного здоров’я - зміною, спрямованою на покращення доступу до важкодоступних служб психічного здоров’я. Одним з прикладів лікаря первинної медичної допомоги в Орегоні був 17-річний юнак, який впав на голову на сноуборді (Foden-Vencil, 2013). Спробувавши багато лікарів та відвідування невідкладної допомоги через його головний біль, його сім'я опинилася в клініці, де побачила педіатра та психолога. Педіатр лікував його від пошкоджень мозку, а психолог допомагав йому справлятися з навичками. Його батьки також отримали підтримку від психолога.
Наявність лікаря з психічного здоров’я в кабінеті лікаря знімає клеймо про необхідність йти до терапевта. Це також знімає стрес, пов’язаний із необхідністю призначити іншу зустріч і відводити час від і без того напруженого графіку людей. У штаті Массачусетс приблизно кожен четвертий педіатр у приватній практиці працює в умовах, що включають певний тип служби психічного здоров'я (Wen, 2013).
Ця модель штату Массачусетс є одним із прикладів національної тенденції до більш скоординованих служб, орієнтованих на те, щоб лікарі первинної ланки тісно співпрацювали зі спеціалістами, щоб підтримувати здоров’я пацієнтів та, бажано, знижувати загальні витрати. Сподіваємось, батьки отримають повідомлення про те, що лікування дитячої депресії та поведінкових проблем є настільки ж важливими, як лікування астми та інших медичних проблем.
Оскільки первинна медична допомога є першим місцем, яке більшість пацієнтів відвідують, коли відчувають симптоми, лікарі первинної медичної допомоги та педіатри стали предметом більшості досліджень та пілотних проектів. Однак, на мою думку, одного важливого лікаря ігнорують під час цієї дискусії, OB-GYN.
Я сподіваюся, майбутні пілотні проекти помістять соціальних працівників, психологів та психіатрів до кабінетів OB-GYN, які, по суті, є первинною медичною допомогою жінок під час вагітності протягом першого року після пологів. Жінки, які страждають післяпологовою депресією та тривогою, отримали б значну користь від якісного догляду за спільною моделлю.
Список літератури
Беренс, Д., Лір, Дж. Г., & Прайс, О.А. (2013). Покращення доступу до охорони психічного здоров’я дітей: уроки дослідження одинадцяти штатів.
Фоден-Венсіл, К. (2013, 22 жовтня). Орегонський експеримент ставить терапевтів до груп первинної медичної допомоги. Новини здоров’я Кайзера. Отримано з http://www.kaiserhealthnews.org/Stories/2013/October/22/Oregon-primary-care-mental-health.aspx
Kautz, C., Mauch, D., & Smith, S. A. Відшкодування витрат на послуги психічного здоров'я у закладах первинної медичної допомоги (HHS Pub. No. SMA-08-4324). Роквілл, доктор медичних наук: Центр служб психічного здоров'я, Управління зловживанням психоактивними речовинами та психічним здоров'ям, 2008 р.
Вень, П. (2013, 18 березня). Доступ дітей до психічної допомоги в Массачусетсі зростає. Бостонський глобус. Отримано з http://www.bostonglobe.com/lifestyle/health-wellness/2013/03/17/growing-number педіатр-кабинети-терапевт-зал / 5G1QIpo7WFfeCmWY7G1glN / story.html